
Genome Med. | 白凡课题组与合作者揭示EB病毒阳性胃癌肿瘤细胞与EB病毒共进化特征,并发现潜在治疗靶点
胃癌全球范围内致死率排名第三,患者五年生存率通常不到40%,其中约10%的胃癌与EB病毒(EBV)相关。相比于EBV阴性胃癌,EBV阳性胃癌(EBV associated gastric carcinomas,EBVaGCs)具有独特的分子特征,包括PIK3CA高频突变,CDKN2A表达缺失,高甲基化,以及9p24.1扩增等,表明EBV在EBVaGCs的肿瘤发生过程中可能扮演着重要角色。有研究提出,癌症恶化前的遗传变化与EBV感染有关。然而,EBVaGCs肿瘤发生的分子时序以及介导其发展的驱动事件仍待阐述。

2021年9月8日,北京大学生物医学前沿创新中心(BIOPIC)、北京未来基因诊断高精尖创新中心(ICG)白凡课题组与中山大学肿瘤防治中心钟茜课题组合作在 Genome Medicine 杂志以研究长文的形式发表题为The genomic architecture of EBV and infected gastric tissue from precursor lesions to carcinoma的论文。该研究对来自于25个EBVaGCs患者的123个样本(包含了唾液,组织形态正常的胃黏膜组织,癌前病变以及肿瘤等多种类型)进行了全外显子组测序,EBV基因组测序以及甲基化测序(图1),从而对EBVaGCs发展过程中肿瘤细胞与EB病毒的基因组特征进行了系统分析。
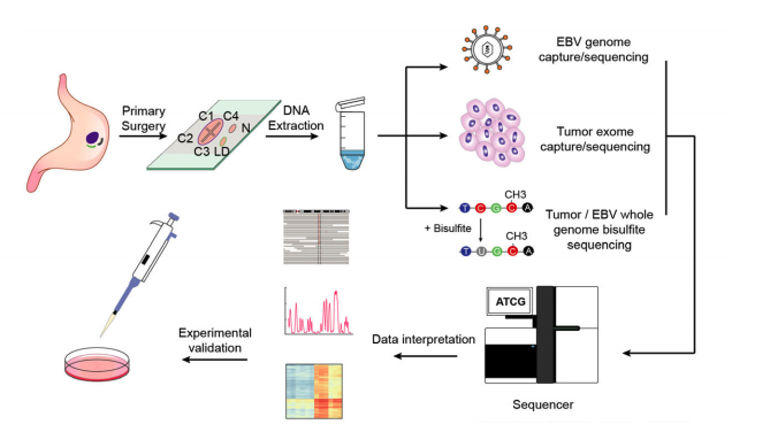
图1. 研究方法展示
通过全外显子测序,研究者发现EBVaGCs和癌前病变中的重度不典型增生(high-grade dysplasia,HD)相比正常胃粘膜组织和轻度不典型增生(low-grade dysplasia,LD)具有更高的体细胞突变频率。EBVaGCs中具有高频突变的基因主要富集在PI3K-Akt、染色质相关通路、细胞周期调控、Wnt和Notch通路,包括PIK3CA,PTEN,ARID1A,SMAD4,CTNNB1和NOTCH1等基因,其中PIK3CA和ARID1A在肿瘤中的突变频率高于其在癌前病变的突变频率(图2)。
另一方面,相比癌前病变,PI3K-Akt、RTK和JAK通路相关的驱动基因拷贝数在EBVaGCs中明显增加;然而染色质相关信号通路或Notch通路相关驱动基因的拷贝数缺失事件则在癌前病变和肿瘤中具有类似的发生频率,这也表明在肿瘤发展过程中,拷贝数缺失倾向于发生在早期,而致癌基因的扩增更可能发生在后期。
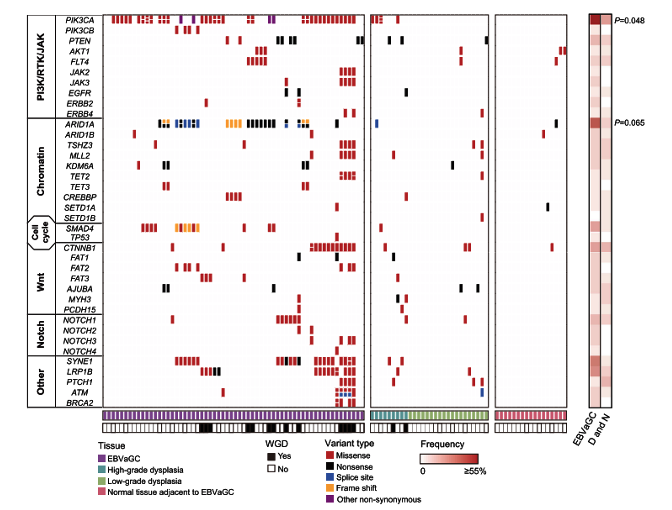
图2. EBVaGCs和癌前病变组织中的体细胞突变频率比较
研究者进一步对队列中每个患者的所有癌前病变与肿瘤样本进行了克隆分析,并通过构建系统发育树发现每个患者的EBVaGCs均为单克隆来源,并且所有HDs都与EBVaGCs具有相同的来源(图3)。
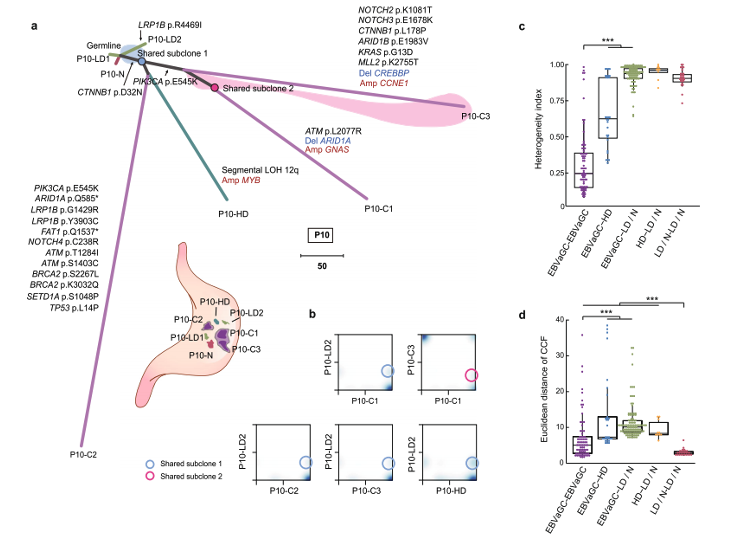
图3.一个典型病人的EBVaGCs与癌前病变组织的克隆进化关系
研究者进一步对EBV基因组进行了分析。首先发现了EBVaGCs和HD中EBV的基因组拷贝数显著高于正常胃黏膜组织和LD,表明EBV在癌前病变HD阶段即发生了大量的扩增。通过构建病毒基因组的系统发育树,研究者发现每个患者中EBVaGCs和HD的EBV序列高度一致,但是和正常组织以及LD中的EBV序列具有明显差异。
另外,患者唾液中的EBV序列与EBVaGCs中病毒序列也明显不一致,但是和正常胃黏膜组织以及LD中的EBV序列较为相似。进一步,研究者发现正常胃黏膜组织和LD的EBV基因组相比EBVaGCs/HD中的EBV具有更高比例的杂合性单核苷酸突变(SNVs)。这可能是正常组织和LD存在混合毒株或者不同毒株间的重组导致的,而EBVaGCs和HD中低比例的杂合性SNVs则进一步证明了它们具有单株来源的EBV。唾液,正常胃黏膜组织以及LD,和EBVaGCs/HD中的EBV序列的多样性也暗示了在肿瘤发展过程中EBV毒株的受到了特异性选择。
高甲基化是EBVaGCs的一个显著的分子特征,有报道称EBV基因组中的LMP2A可以通过激活DNMT1和DNMT3B而导致宿主细胞基因组发生高甲基化。研究者通过全基因组甲基化测序,发现正常胃黏膜组织和LD的甲基化谱较为相似,但两者与EBVaGCs有显著差异。相对于正常组织/LD,EBVaGCs中存在6316个差异甲基化区域(DMRs),其中99.8%处于高甲基化状态。在所有高甲基化区域里,66.44%与启动子区域重叠。基因通路富集分析显示这些区域包括信号转导和Wnt通路的负调控基因。
研究人员发现,相比于癌前病变以及其他类型的胃癌,EBVaGCs中Ras GTPase激活蛋白(RasGAP)家族的一些基因(包括RASA3、RASA4、RASAL3等)启动子区域均为高甲基化状态,提示这些基因表达沉默可能会促进Ras的激活从而激活下游PI3K-Akt通路,以进一步驱动肿瘤的发展(图4)。
为了证实这一观点,研究人员比较了胃癌细胞系AGS在EBV感染前后RasGAP家族基因的甲基化和表达水平,发现EBV感染之后RasGAP家族基因呈现出高甲基化、低mRNA水平等特征,RAS通路活性也随之升高;而通过使用甲基化抑制剂5-aza,则可以削弱上述效应。
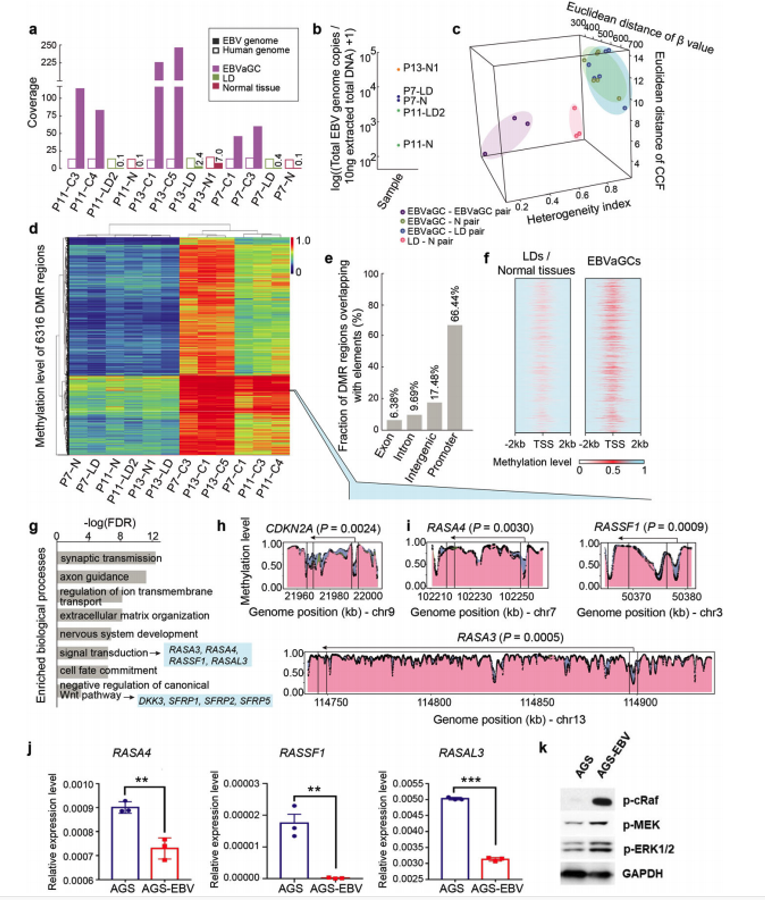
图4. EBVaGC与癌前病变组织中的甲基化程度对比;EBV感染后RasGAP家族基因mRNA水平降低,RAS通路活性升高
通过整合肿瘤发展过程中不同阶段的分子事件,研究者发现EBVaGCs和HD具有高频的PI3K-Akt通路基因(PIK3CA/B,PTEN),Wnt通路基因 (CTNNB1,GNAS)和ARID1A的突变以及拷贝数变异,而这些变异事件在正常胃黏膜组织和LD中较为罕见。结合PI3K-AKt和Wnt通路上游负调控因子启动子区域的高甲基化特征,研究者推测PI3K-Akt和Wnt通路的异常共同激活了EBVaGCs和HD中被EBV感染的细胞的克隆扩增,从而促进肿瘤发展。
为了证明上述结论,研究者结合一系列体外和体内实验,证实PI3K抑制剂和Wnt通路抑制剂对具有PIK3CA和CTNNB1双突变的肿瘤细胞具有协同抑制作用(图5),揭示了同时使用这两种通路的抑制剂可以作为EBVaGCs的一种潜在治疗策略。另外,通过研究EBVaGCs中宿主细胞和EB病毒的基因组特征和分子时序,也为针对这一特殊类型的胃癌病人进行精准治疗提供了理论依据。
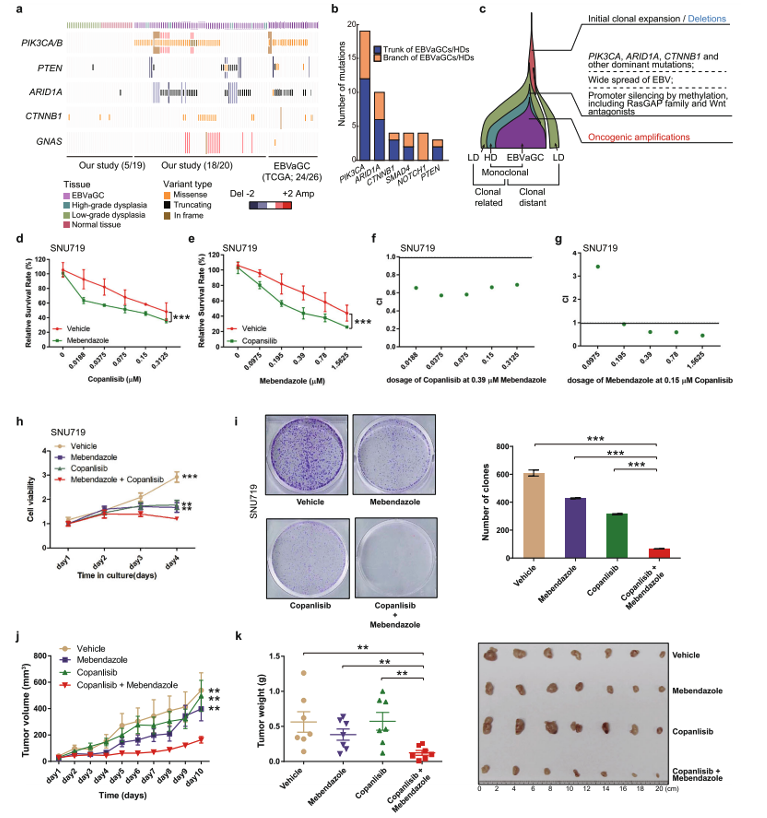
图5. EBVaGC驱动事件与克隆演化模型总结;细胞与小鼠实验证实PI3K抑制剂和Wnt通路抑制剂对具有PIK3CA和CTNNB1双突变的肿瘤细胞具有显著协同抑制作用
北京大学生物医学前沿创新中心陈章华博士,陈西茜博士,中山大学肿瘤防治中心颜淑梅医生、张琦医生、刘尚鑫博士研究生为本文的并列第一作者。北京大学BIOPIC白凡研究员,中山大学肿瘤防治中心钟茜研究员为该研究论文的共同通讯作者。中山大学肿瘤防治中心曾木圣教授为本研究提供了重要指导。该研究项目得到了来自国家自然科学基金委、科技部、北京未来基因诊断高精尖创新中心、广东省科技计划项目的支持。
论文链接: https://genomemedicine.biomedcentral.com/articles/10.1186/s13073-021-00963-2